Диагностика НКИ
Версия для печатиВ условиях сохранения рисков распространения новой коронавирусной инфекции Роспотребнадзор напоминает, что при сдаче ПЦР-теста необходимо соблюдать определенные рекомендации.
Что будет, если есть или пить перед сдачей мазков для теста ПЦР?
По инструкции к наборам для ПЦР-исследования на SARS-CoV-2 взятие мазков рекомендуется проводить не раньше 3-4 часов после последнего приёма пищи. Почему это важно?
Коронавирус SARS-Cov-2 живет внутри эпителиальных клеток. Для ПЦР-исследования важно получить мазок с достаточным количеством инфицированных клеток. В момент проглатывания еды эпителиальные клетки механически слущиваются пищевым комком с поверхности слизистой оболочки. Если взять мазок сразу после еды, в пробирку может попасть недостаточное количество инфицированных клеток. В этом случае, пациент может получить ложноотрицательный результат анализа. То же самое касается питья. Вода смывает с поверхности миндалин, задней стенки глотки инфицированные клетки.
Можно ли пользоваться лекарственными средствами в нос и горло (капли, спреи, антисептики) перед сдачей мазков?
Перед взятием мазков ни в коем случае нельзя использовать лекарственные средства для местного применения (капли, спреи и др). После их применения количество вируса на слизистой снижается и увеличивается вероятность получения ложноотрицательных результатов ПЦР-теста.
Можно ли употреблять алкоголь перед сдачей теста ПЦР и как это повлияет на результат?
Алкоголь содержит этиловый спирт (этанол), который также входит в состав многих антисептических средств. По рекомендациям Роспотребнадзора, для эффективного антисептического действия в составе дезинфицирующего средства должно быть не менее 60-80% этилового спирта. Хотя в состав спиртных напитков (обычно) входит меньше этанола, чем необходимо для дезинфекции, но после приема алкоголя вероятность выявления коронавируса в мазке также может снизиться.
Почему нельзя чистить зубы перед сдачей теста ПЦР?
Основная цель на этапе взятия мазков для ПЦР-исследования – получить биологический материал с достаточным количеством клеток, пораженных коронавирусом. Применение любых очищающих средств для полости рта снижает количество вируса в получаемом мазке. Зубная паста может содержать антисептические компоненты. Попадание ее остатков в пробирку с мазком может мешать проведению анализа. Кроме того, чистка зубов требует еще и дополнительного полоскания рта, что также не рекомендовано перед забором биоматериала.
Применение косметики (помады, блески и бальзамы для губ) может повлиять на результат теста?
Материал для исследования берут не из полости рта, а из зева и носоглотки. Если соблюдать все правила взятия мазка и не прикасаться зондом к губам, то наличие декоративной косметики не должно помешать получению адекватного материала для ПЦР-теста. Но при случайном попадании в пробу косметические средства могут замедлить ПЦР-реакцию. Поэтому лучше декоративную косметику нанести уже после того, как мазок был взят.
Откуда все-таки берут мазок – из зева или носоглотки?
И из зева, и из носоглотки. Входными воротами для вируса SARS-CoV-2 являются верхние дыхательные пути. После попадания на слизистые носо- и ротоглотки (зева) вирус начинает размножаться в эпителиальных клетках. Поэтому в конце инкубационного периода и в первые дни клинических проявлений наиболее информативными являются мазки именно из этих областей. Для исследования мазок берут с поверхности миндалин, небных дужек и задней стенки ротоглотки. При взятии мазка из носоглотки зонд вводят по наружной стенке носового хода на достаточную глубину. Мазок, взятый со слизистой преддверия носа, может не выявить РНК коронавируса SARS-CoV-2.
Важно!
Минимум за 3 часа до взятия мазков из ротоглотки (зева) нельзя: принимать пищу, пить, чистить зубы, полоскать рот/горло, использовать спрей-освежитель для ротовой полости, жевать жевательную резинку, курить.
Минимум за 3 часа до взятия мазков из носоглотки нельзя: промывать нос, использовать спреи, капли, мази для носа.
За два дня до взятия мазка рекомендуется отказаться от употребления спиртных напитков.
7 вопросов про ПЦР-тест
1. Как быстро лаборатория должна сделать тест?
У лаборатории есть 24 часа на то, чтобы доставить материал на исследование, и 24 часа, чтобы провести исследование и выдать результат.
2. Сколько часов действителен мой тест и с какого момента?
Тест действителен в течение 48 часов от даты и времени готовности результата лабораторного исследования. Они указаны на бланке результата лабораторного исследования на COVID-19, в том числе в электронном виде.
3. Кому сделают тест бесплатно?
Согласно разделу III СП 3.1.3597-20 «Профилактика новой коронавирусной инфекции (COVID-19)» бесплатно тест положен:
- тем, у кого есть признаки заболевания COVID-19, гриппа, ОРВИ
- контактным с больными COVID-19 при наличии признаков респираторного заболевания
- медицинским работникам, имеющим риск инфицирования
- прибывающим на территорию Российской Федерации при наличии симптомов инфекционного заболевания и др.
Чтобы узнать, как сделать бесплатный тест, необходимо обратиться в поликлинику по месту жительства.
4. Когда мне надо сдать тест, если я лечу из-за рубежа, что с ним делать потом?
Граждане РФ при возвращении в РФ обязаны в течение 3-х календарных дней с момента прибытия в РФ из-за рубежа пройти обследование на COVID-19 методом ПЦР и подгрузить в течение 4-х дней результат исследования на ЕПГУ. До получения результатов исследования соблюдать режим изоляции. Граждане РФ, привитые в течение года и переболевшие в течение последних 6 месяцев по прибытию ПЦР-тест не сдают.
5. Если я контактировал с больным COVID-19, нужно ли мне делать ПЦР-тест?
Если вы привиты или переболели в течение 6 месяцев, и у вас был контакт с больным COVID-19, но клинических проявлений заболевания нет, то ПЦР-тест сдавать не надо (если тест не требуется в соответствии с документами, касающимися отдельных ситуаций, например, при поездках за границу, при участии в некоторых мероприятиях).
Если вы не вакцинированы и не переболели, и находились на изоляции 14 дней от момента контакта с больным COVID-19, то вам ПЦР-тест не нужен, если за это время не появилось никаких симптомов и врач не выявил для тестирования никаких показаний.
6. Я иностранец, мне нужно сдавать ПЦР?
Все иностранные граждане, приезжающие из зарубежных стран, предъявляют отрицательный результат лабораторного исследования методом ПЦР, отобранного не ранее чем за 2 календарных дня до въезда на территорию Российской Федерации
7. Что такое экспресс-тест? Где его делают и кому?
Экспресс-тестирование — это способ диагностики COVID-19 методом иммунохроматографического анализа. Иммунохроматографический анализ (ИХА) – качественный анализ, основанный на реакции между антигеном (вещество, определяемое организмом как чужеродное) и соответствующим ему антителом в биологическом материале человека. Преимуществом указанного метода является быстрое применение с минимальной подготовкой и получением результата в течение 15-20 минут, но у таких тестов невысокая чувствительность, особенно, если вируса еще мало, экспресс-тест может не показать его наличие.
Экспресс тесты могут применяться для выявления коронавирусной инфекции при назначении тестирования медицинским работником.
Сегодня наиболее актуальной задачей общественного здравоохранения является обеспечение безопасности населения Российской Федерации. С этой целью проводится массовое тестирование населения на коронавирусную инфекцию. Оно позволяет выявить как заболевших (на любой стадии заболевания), так и бессимптомных носителей. В настоящее время существует несколько видов исследований, у каждого из которых свои цели и назначения. Все исследования можно разделить на две большие группы: прямые – обнаружение возбудителя и непрямые – обнаружение иммунного ответа человека на контакт с возбудителем.
Прямые методы
1. Молекулярная диагностика - обнаружение РНК (генетического материала) коронавируса.
Этот тест предназначен для диагностики коронавирусной инфекции как у пациентов, у которых есть симптомы респираторной инфекции, так и у лиц без симптомов заболевания.
Для исследования проводится взятие мазка из носоглотки и ротоглотки, после чего проба направляется в лабораторию, где методом полимеразной цепной реакции (ПЦР) определяется наличие, либо отсутствие генетического материала коронавируса SARS-CoV-2 (РНК). Если в пробе РНК коронавируса не обнаруживается, то это означает, что на момент взятия мазка – пациент не инфицирован. Формат ответа при проведении ПЦР тестирования может быть качественный: обнаружено/не обнаружено. И количественный – с указанием уровня вирусной нагрузки.
Метод ПЦР отличается высокой чувствительностью, и исследование информативно для выявления всех известных на данный момент штаммов коронавируса SARS-CoV-2, в том числе и для штамма Омикрон.
Возможны ли отрицательные результаты исследования, в том случае, если пациент болен или является носителем? Да, в редких случаях это возможно. Причин для этого несколько: низкая вирусная нагрузка (слишком малое количество вируса в верхних дыхательных путях), поздние стадии заболевания, когда у пациента есть поражение легких (вирус «спустился» из носоглотки в легкие). И, к сожалению, человеческий фактор – при неправильном взятии биологического материала: взятие мазка из носовых ходов и ротовой полости, а не носоглотки/ротоглотки.
2. Обнаружение антигенов коронавируса (экспресс-тесты).
Антигены – белковые частицы коронавируса SARS-CoV-2
Вирусные антигены – это белки, входящие в состав вируса, которые распознаются иммунной системой нашего организма. Тест на выявление антигенов коронавируса SARS-CoV-2 так же используется для диагностики COVID-19 как у пациентов с симптомами респираторной инфекции, так и у бессимптомных лиц. Экспресс-тесты на выявление антигенов коронавируса достаточно просты в использовании, а их проведение не требует специальной лаборатории, больших временных затрат (как правило результат готов уже через 15-30 минут). Специальных навыков для поведения экспресс-тестирования так же не требуется. Именно по этой причине экспресс-тесты на антигены коронавируса часто используются в учебных заведениях, на рабочих местах, в пунктах экспресс-тестирования в общественных местах, а также непосредственно на приеме врача. Если в результате исследования антигены коронавируса не обнаруживаются, это означает, что на момент проведения теста пациент не инфицирован. Впрочем, аналитическая чувствительность экспресс-теста несколько ниже, чем у метода ПЦР, поэтому если результат исследования отрицательный, а у пациента есть симптомы заболевания COVID-19, то врач обязательно назначит дополнительный тест методом ПЦР. В случае, если результат исследования положительный - это свидетельствует об инфицировании коронавирусом SARS-CoV-2. Как и ПЦР тест, отрицательный результат теста на антигены коронавирусы свидетельствует об отсутствии инфекции лишь на момент проведения исследования. Возможны ли отрицательные результаты исследования, в том случае, если пациент болен или является носителем? Да, это возможно, и причины здесь схожи с ПЦР тестированием: низкая вирусная нагрузка, поздние стадии заболевания, неправильное взятие биологического материала. Современные экспресс-тесты информативны для диагностики COVID-19 вне зависимости от того, каким штаммом коронавируса произошло инфицирование.
Непрямые методы исследования – обнаружение антител (иммуноглобулинов) против коронавируса SARS-CoV-2 в крови пациента.
Антитела, или иммуноглобулины - это белки, которые вырабатывает наша иммунная система в результате в результате инфицирования коронавирусом SARS-CoV-2. Причем антитела вырабатываются вне зависимости от того были симптомы COVID-19, или пациент перенес заболевание бессимптомно.
2. IgG – «поздние» антитела, начинают вырабатываться на 2-3 неделе заболевания, но у некоторых пациентов, они могут обнаруживаться одновременно с IgM в более ранние сроки.
Но для полного понимания о формировании иммунного ответа против коронавирусной инфекции важно понимать не только, какой класс иммуноглобулинов IgM/ IgG выработались у пациента. Но и каким конкретно белкам коронавируса эти антитела сформировались.
Антитела к нуклеокапсидному белку коронавируса (белку, расположенному внутри вируса) – формируются после перенесенного заболевания, но, к сожалению, не обладают свойствами препятствовать инфицированию. И их обнаружение нам говорит лишь о том, что пациент перенес COVID-19 ранее – это важно понимать в рамках оценки эпидемиологической ситуации: сколько пациентов нашей страны переболели, в том числе бессимптомно.
Антитела к spike-белку (белку оболочки вируса, благодаря которому вирус способен прикрепиться к клеткам нашего организма, тем самым осуществляя инфицирование). Обнаружение антител к spike-белку (либо его субъединицам) формируются как после перенесенного заболевания, так и после вакцинации. И, самое главное, что антитела к spike-белку являются нейтрализующими, то есть могут препятствовать инфицированию коронавирусом. К сожалению, на данный момент нет окончательных данных о том, как долго циркулируют нейтрализующие антитела, и какой их уровень препятствует заражению. И самым надежным методом защиты от COVID-19 остается вакцинация!
Результат исследования на антитела может быть качественный: обнаружено/не обнаружено. И количественный – с указанием уровня антител в единицах BAU.
BAU («binding antibody units» - единицы связывающих антител) – единицы, принятые первым международным стандартом ВОЗ.
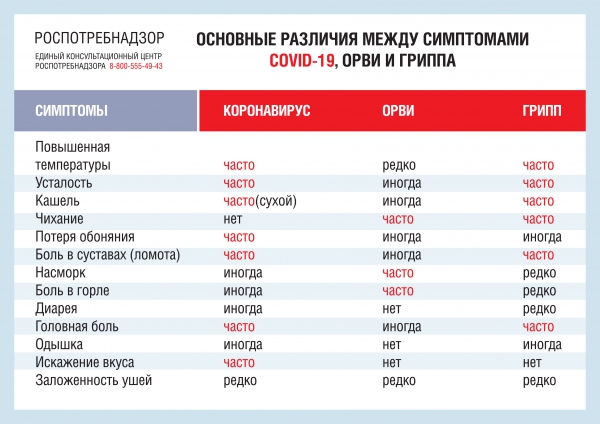
Осень – это традиционно время респираторных вирусных заболеваний. Несмотря на продолжающуюся пандемию коронавирусной инфекции, риски распространения гриппа с началом похолодания по-прежнему есть. Что нужно знать об этих двух инфекциях?
COVID-19 и грипп: что общего?
Обе инфекции имеют одинаковые пути передачи – преимущественно-воздушно-капельный, но также можно заразиться при контакте и через фомиты (загрязненные инфекцией поверхности).
Похожа и картина заболевания, которая характерна для всех респираторных вирусных инфекций. При этом как грипп, так и COVID-19 имеют самый широкий спектр вариантов болезни – от бессимптомного или легкого до тяжелого заболевания и смерти.
COVID-19 и грипп: в чем отличия?
Не стоит забывать, что грипп и COVID-19 – две совершенно разные инфекции, у которых разные и возбудители, и симптоматика, и течение.
Вирус гриппа передается достаточно стремительно, в среднем инкубационный период (время от заражения до появления симптомов) составляет от нескольких часов до 1-2 дней. Больной гриппом является заразным для окружающих, в основном, в первые 3-5 дней заболевания.
Инкубационный период при COVID-19 более продолжительный, в среднем он составляет 4-6 дней, может быть короче или длиннее. Распространять вирус больной COVID-19 может уже за 1-4 дня до появления симптомов.
Различается и так называемое репродуктивное число (число вторичных случаев заражения, вызванных одним инфицированным человеком). У вируса SARS-CoV-2 способность к заражению выше, его репродуктивное число составляет от 2 до 2,5.
Несмотря на то, что оба вируса имеют похожий спектр симптомов, доля тяжелых и критических случаев также, по-видимому, отличается: при COVID-19 их больше, чем при гриппе. По данным на сегодняшний день, 15% случаев заболевания COVID-19 являются тяжелыми, требующими оксигенации, в 5% - случаев требуется искусственная вентиляция легких.
Риск тяжелой инфекции при COVID-19 увеличивают пожилой возраст и сопутствующие хронические заболевания. При гриппе в категории повышенного риска входят дети (которые COVID-19 переносят сравнительно легко) и беременные женщины, которые могут тяжело заболеть гриппом на поздних сроках беременности. Есть также наблюдения о тяжелых случаях COVID-19 у беременных либо патологических состояниях, связанных с развитием плода.
Правила профилактики
Они общие для всех респираторных инфекций. Необходимо использовать маски и соблюдать гигиену рук, в сезонный эпидемиологический подъем стараться избегать места скопления людей.
И самое главное – сделать прививки от коронавирусной инфекции и гриппа. Вакцинация один из самых эффективных способов снизить риски тяжелого течения заболевания. Прививаясь от воздушно-капельных инфекций, вы не только защищаете себя, но и проявляете ответственность по отношению к близким, к семье и коллегам, заботитесь о том, чтобы инфекция не распространялась.
Сейчас в Российской Федерации проходит массовая бесплатная вакцинация от новой коронавирусной инфекции. В настоящее время для граждан доступны четыре вакцины, разработанные российскими учеными, а также началась бесплатная вакцинация от гриппа.
Не сомневайтесь – прививайтесь








